◎李春雨
近日,国务院办公厅印发《关于加快建设分级诊疗体系的若干措施》的通知,围绕“完善分级诊疗协同机制、引导群众基层首诊、加强转诊服务管理、完善分级诊疗多元保障措施”4个方面,提出13项具体举措,这一系列制度安排,进一步明确了分级诊疗从设计向运行机制深化推进的政策路径。
“家庭医生签约服务是推进分级诊疗的重要抓手。”湖北省人文社科重点研究基地农村健康服务研究中心教授高红霞指出,家庭医生签约服务自试点推进以来,已逐步发展为基层医疗卫生服务体系的核心工作。然而,在迈向高质量发展的过程中,家庭医生签约服务仍面临诸多现实挑战。
从需求侧来看,患者就医行为变化成为影响分级诊疗成效的关键变量。上海市全科医学与社区卫生发展研究中心教授于德华认为,研究多病共存患者就医选择具有重要意义。研究结果表明,基层医疗机构的可及性优势已逐步转化为实际选择,但在病情变化时,患者仍倾向于上移就医,其决策受医疗可及性、技术水平及医保支付等多重因素影响,亦反映出基层服务能力与转诊体系仍有提升空间。
本期编辑部结合专家观点与实践研究,对分级诊疗体系加快落地的现实路径进行分析探讨,以期为读者理解相关政策内涵及其实施路径提供参考。
近日,国务院办公厅印发《关于加快建设分级诊疗体系的若干措施》(以下简称《若干措施》)的通知,围绕“完善分级诊疗协同机制、引导群众基层首诊、加强转诊服务管理、完善分级诊疗多元保障措施”4个方面,提出13项具体举措,推进医疗卫生人员服务下沉和基层能力提升,加快构建有序就医格局,以满足群众就近就便看病的就医需求。
《若干措施》明确,以紧密型医联体为抓手,推动分级诊疗协同机制加快落地。在优化医疗资源布局方面,文件提出动态消除基层医疗卫生服务空白,强化二级医院在分级诊疗中的桥梁作用,推动三级医院聚焦急危重症和疑难复杂疾病诊疗,逐步减少常见病复诊和稳定期慢性病普通门诊。
在推进医联体建设方面,《若干措施》提出加快发展紧密型医联体(包括紧密型县域医共体、紧密型城市医疗集团),推动医疗、运营与信息管理一体化,促进优质资源向基层延伸。同时,加强医联体内部资源共享,建设医学影像、心电诊断、医学检验等资源共享中心,推进处方流转与药品配备衔接联动机制,健全药品供应保障机制和短缺预警处置机制,保障基层用药需求。
围绕引导群众基层首诊,《若干措施》以常见病、慢性病管理为重点,要求上级医院在基层开设相关专病门诊,推动专家服务下沉,并支持基层医疗机构为符合条件的慢性病患者提供最长12周用药的长期处方。同时,文件提出强化家庭医生签约服务供给,逐年扩大家庭医生服务供给,提高签约率和履约率,推进“互联网+签约”,促进形成长期稳定的签约关系,鼓励有条件的地方加快发展更高水平的家庭医生签约服务。
在加强转诊服务管理方面,《若干措施》强调建立规范的转诊规则,明确不同情形下的转诊路径,推动医疗机构和临床医师引导患者有序转诊。紧密型医联体要为基层医疗卫生机构首诊后患者转诊提供便利,推进住院一体化管理,并通过定期联合查房、远程会诊等方式指导后续治疗。医疗机构要强化转诊服务统一管理,设立转诊中心或指定固定部门承担患者转诊服务工作,到2027年实现全覆盖。
医保政策在分级诊疗中的引导作用也进一步强化。《若干措施》提出,统筹地区内经基层医疗卫生机构逐级转诊的参保患者,在上级医院的住院起付线可连续计算;由上级医院下转至基层医疗卫生机构的住院患者,同一疾病周期内不再另设住院起付线。
在保障措施方面,《若干措施》从财政支持、薪酬制度、医保支付和价格机制等多方面提出要求,包括完善紧密型医联体薪酬分配机制、推动医保基金向基层倾斜、优化医疗服务价格体系以及推进“同病同付”等,增强基层医疗服务供给能力。
《若干措施》最后提出,要加强政策宣传与健康科普,引导群众树立科学就医理念,提高对分级诊疗和家庭医生签约服务的认知度和认可度。
家庭医生签约服务高质量发展仍面临三重挑战
“家庭医生签约服务作为推进分级诊疗的重要抓手,经历了从试点到全面实施的发展历程,是目前基层医疗卫生服务体系的核心工作。”湖北省人文社科重点研究基地农村健康服务研究中心教授高红霞表示。
自2016年《关于推进家庭医生签约服务的指导意见》印发以来,我国家庭医生签约服务由局部试点逐步走向全国实施,并在实践中探索形成了上海市“1+1+1”、盐城市“基础包+个性包”、杭州市“医养护一体化”、厦门市“三师共管”等多种模式,有力支撑了基层医疗卫生服务体系建设和分级诊疗制度落地。2018年《关于规范家庭医生签约服务管理的指导意见》的出台,进一步推动了服务规范化与管理精细化。
高红霞认为,从功能定位来看,家庭医生承担着“健康守门人”的角色。依托持续服务与医患信任,家庭医生能够根据患者病情提供分层次就医建议,引导常见病、慢性病患者在基层就诊,并为疑难或康复期患者提供规范转诊路径,从而在需求端促进有序就医,缓解“趋高就诊”现象。
她同时强调,家庭医生签约服务还在推动医防融合方面发挥基础性作用。通过由全科医生、护士及公共卫生人员等组成的团队,服务内容从单一诊疗延伸至预防、保健与康复,推动基层服务由“治病”向“防病”转变,实现对居民全周期健康的连续管理。
在充分肯定制度进展的同时,高红霞指出,当前家庭医生签约服务在迈向高质量发展的过程中,仍面临三方面突出挑战。
首先,家庭医生签约服务的配套政策完善存在滞后性。尽管相关文件已对保障机制作出明确部署,但在实际执行层面,资金来源、绩效考核与医保支付之间仍缺乏有效衔接。
一方面,部分地区家庭医生签约服务资金仍高度依赖公共卫生项目基金,专项投入不足,难以支撑服务内容的拓展与质量提升;另一方面,现行绩效考核仍以工作量为主,对服务质量及长期健康效果关注不足,激励导向偏弱。同时,不同级别医疗机构之间医保支付存在差异,签约服务与医保支付方式联动不足,导致对居民就医行为的引导作用不明显。
其次,基层人才供需矛盾突出。当前家庭医生队伍主要由全科医生与乡村医生构成,尽管近年来培养体系逐步完善,但总体仍面临数量不足与结构不优的双重压力。全科医生培养周期长,叠加乡村医生老龄化加速,使基层服务供给持续承压。
与此同时,受收入水平、职业发展空间及工作环境等因素影响,优质医疗人才向基层流动的动力不足,部分地区甚至出现“需求在农村、供给在城市”的结构性错配。相关研究显示,乡村医生收入水平明显偏低,定向培养人才流失率较高,进一步加剧了基层队伍的不稳定性,难以满足高质量签约服务的现实需求。
最后,签约居民对家庭医生签约服务的获得感不足。当前家庭医生签约服务在部分地区仍存在“流于形式”的现象,制度运行效果未能充分显现。
从认知层面看,居民对签约服务的知晓率和理解度仍然有限,不同人群之间差异明显;从行为层面看,受“重治疗轻预防”观念影响,居民更倾向于选择见效快的医疗服务,对以健康管理为导向的签约服务认可度不高。同时,由于服务开展时间相对较短,医患之间稳定信任关系尚未完全建立,叠加部分地区服务供给不到位,进一步削弱了居民的体验感与获得感,使签约服务在引导有序就医中的作用难以充分发挥。
多病共存患者的就医机构选择行为有重要的现实意义
党的二十届三中全会通过的《中共中央关于进一步全面深化改革推进中国式现代化的决定》明确提出,“促进优质医疗资源扩容下沉和区域均衡布局,加快建设分级诊疗体系,推进紧密型医联体建设,强化基层医疗服务。”
所谓分级诊疗,是在政府主导下,依据疾病的轻重缓急及诊疗复杂程度,对不同层级医疗机构进行功能定位与分工,引导患者在不同层级之间有序流动,从而实现医疗资源的合理配置与高效利用,其核心在于推动就医秩序规范化与服务体系协同化。
在这一制度持续深化的背景下,上海市全科医学与社区卫生发展研究中心教授于德华指出,研究多病共存患者的就医机构选择行为有重要的现实意义。
作为分级诊疗制度的重要实践探索,上海市自2015年起推行“1+1+1”组合签约服务模式,即居民在自愿基础上,与1名社区卫生服务中心家庭医生签约,同时选择1家区级医院和1家市级医院作为签约定点就诊机构。基于此背景,于德华通过上海市杨浦区中心医院医疗联合体的实证研究,对多病共存患者的就医路径选择及其影响因素进行了系统分析。
在制度认知层面,患者对分级诊疗的整体理解仍显不足。尽管部分患者对相关政策有所了解,但深度认知比例偏低;同时,“1+1+1”组合签约模式虽在上海具有较高覆盖率,但不同地区之间仍存在明显差异。于德华认为,这种差异既与政策宣传力度有关,也与患者文化程度及社会背景密切相关。部分老年患者由家属代为决策,也在一定程度上削弱了其对制度的直接参与感。
从患者的实际行为来看,分级诊疗制度已具备一定现实基础。研究表明,多数患者在疾病稳定或轻度波动阶段,倾向于选择社区卫生服务中心就诊,显示出基层医疗机构在可及性方面的优势已逐步转化为实际就医选择。但这种选择具有明显的情境依赖性:当患者自评病情加重时,基层首诊意愿明显下降,转而倾向上级医疗机构。同时,部分经历转诊的患者并未明显感受到转诊带来的服务提升,反映出双向转诊体系在连续性与体验感方面仍有提升空间。
从影响机制来看,患者就医选择呈现多因素驱动特征。其中,年龄是最为关键的因素,老年患者更倾向于基层就诊,这与其就近就医需求及行动便利性密切相关。此外,医疗可及性被普遍认为是最核心的决策因素,其重要性甚至高于医疗技术水平,反映出患者更加重视就医便利性与即时获得服务的能力。在此基础上,医疗技术水平、就医满意度、医疗保障情况及费用支出等因素共同作用,形成患者的综合决策逻辑。
值得关注的是,医疗保障在其中发挥着重要调节作用。不同医保类型之间的报销差异,使部分患者在经济性驱动下更倾向于基层医疗机构。随着药品零差率政策推进及不同层级医疗机构费用结构逐步趋同,医疗服务“性价比”正成为影响患者流向的重要变量,支付机制的引导作用日益显现。
与此同时,研究也揭示出基层医疗服务能力仍存在结构性短板。在病情较重或控制不佳时,患者对基层首诊的依赖明显减弱,部分转诊源于基层在专科能力、设备配置及急危重症处理方面的不足,制约了其在分级诊疗体系中的功能发挥。
基于上述分析,于德华认为,老年多病共存人群既是慢性病管理的重点对象,也是推动分级诊疗落地的关键群体。当前社区卫生服务中心在可及性方面已具备一定基础优势,但要进一步巩固制度成效,仍需加快紧密型医联体建设,通过优质资源下沉与共享,持续提升基层服务能力与技术水平。
他强调,分级诊疗的深化推进,不仅依赖制度设计的完善,更取决于患者行为的真实转变。只有在提升服务能力、优化支付机制与加强认知引导的协同作用下,才能推动分级诊疗从“制度安排”真正转化为“就医常态”,实现医疗资源利用效率的整体提升。
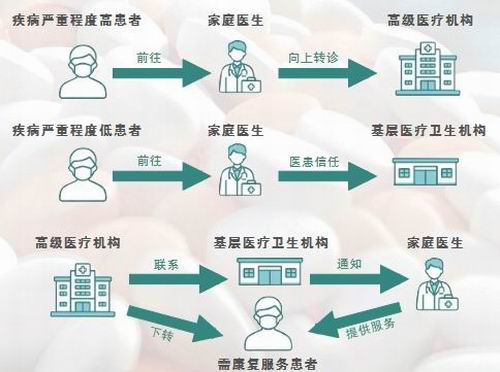
高质量家庭医生签约服务过程
《医学科学报》 (2026-04-17 第4版 封面)